Редукция плода при многоплодной беременности это умерщвление одного из плодов в двойне (или нескольких плодов) в случаях, когда очевидно, что выносить всех женщина не сможет или же у одного из плодов обнаруживают пороки развития и хромосомные аномалии. Этот метод появился достаточно давно, ещё в середине 80 годов, но настоящую популярность он обрел со становлением экстракорпорального оплодотворения.
Редукция плода имеет единственную цель - предотвратить осложнения, связанные с многоплодием и позволить хотя бы одному или двум плодам родиться живыми и здоровыми. Другое название метода – селективное прерывание беременности.
Операция проводится с информированного согласия беременной, которой рассказывают обо всех особенностях вмешательства, о том, как она будет проводиться, и как будет протекать послеоперационный период.
Перед редукцией плодов проводится тщательное ультразвуковое обследование беременной, необходимо точно выяснить количество, положение в матке и состояние плодов, и определиться какой из них будет умерщвлен. При обследовании не только важно выявить пороки развития и хромосомные аномалии, но и обнаружить возможные препятствия в матке для проведения вмешательства (сосуды по ходу иглы, наличие тяжей и сращений). Наиболее часто показания к редукции одного или нескольких плодов встают при моноамниотической многоплодной беременности всвязи с высокой вероятностью развития у плодов синдрома фето-фетальной перфузии.
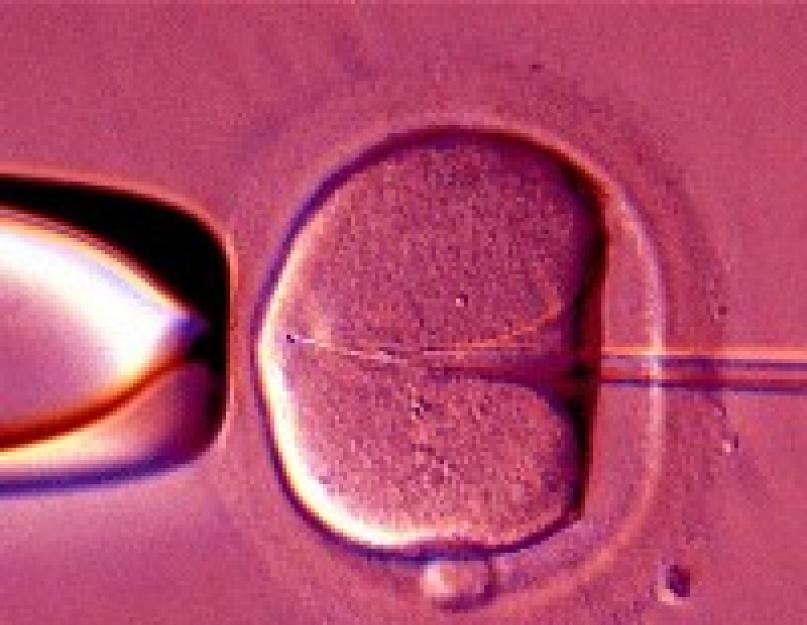
Редукция плода производится методом пункции полости матки и введения в область сердца останавливающего его химического вещества. Используется хлорид калия (это тот же препарат, который в США используют при казни преступников, но это так, к слову). Для проведения процедуры женщине наркоз не нужен, достаточно местной анестезии. Доступ к матке выбирается по принципу самого короткого пути к плоду, или через переднюю брюшную стенку, или трансвагинально. С помощью УЗИ контролируется положение кончика иглы на протяжении всего вмешательства. Врач проникает иглой околоплодный пузырь, прокалывает грудную клетку ребенка и вводит смертельную инъекцию в область сердца. Обычно плоду хватает всего 0.5 мл для того, чтобы его сердце остановилось навсегда, но всё же ещё 2-3 минуты проводится УЗИ-мониторинг, не забьется ли оно снова. Иногда вместо лекарства используется просто воздух.
Метод редуции плодов вызывает много вопросов как морально-этического характера, так и чисто практического. Какого из плодов нужно лишить жизни, а какой останется жить? Если у одного из плодов меньше размеры, он менее активен или у него выявляют аномалии развития, ответ на этот вопрос становится очевидным и слабый умирает. Но часто на ранних сроках выявить пороки развития достаточно трудно.
Селективное прерывание беременности производится и при здоровых плодах, когда все они развиты примерно одинаково, но их слишком много. Слишком много – это больше двух, редукцию предлагают уже при тройне. Причем чем больше редуцируется плодов, тем выше риск прерывания такой беременности, например, при редукции 1 плода при тройне речь идет о 7% случаев прерывания беременности, а при редукции большего количества плодов риск повышается до 22%. Редукция плодов при двойне, тройне, четверне с одной стороны создает предпосылки для пролонгирования беременности, донашивания её до нормальных сроков и рождения здорового ребенка, с другой же стороны она же может стать причиной выкидыша и потери всех детей.
В каждом случае необходимо взвешивать все за и против редукции плодов. Скажем, если после ЭКО в 5 недель на первом УЗИ вам скажут, что прижилось 8 эмбрионов, очевидно, что часть придется убрать, чтобы дать шанс хотя бы нескольким. К счастью, сейчас заведомо не производится подсаживания более 3 эмбрионов. Но если речь идет о нормально развивающейся двойне, возможно, от процедуры можно и воздержаться. Решать этот вопрос можете только вы и ваш врач.
Спасибо
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Многоплодная беременность – определение и разновидности (двойняшки и близняшки)
Многоплодная беременность – это такая беременность, при которой в матке женщины одновременно развивается не один, а несколько (два, три или более) плодов. Обычно название многоплодной беременности дается в зависимости от количества плодов: например, если ребенка два, то говорят о беременности двойней, если три, то тройней и т.д.В настоящее время частота многоплодной беременности составляет от 0,7 до 1,5% в различных странах Европы и США. Широкое распространение и относительно частое использование вспомогательных репродуктивных технологий (ЭКО) привело к повышению частоты встречаемости многоплодной беременности.
В зависимости от механизма появления двойни различают дизиготную (двуяйцевую) и монозиготную (однояйцевую) многоплодные беременности. Дети двуяйцевой двойни называются двойняшками, а однояйцевой – близняшками или близнецами. Среди всех многоплодных беременностей частота двуяйцевой двойни составляет около 70%. Близнецы всегда бывают одного пола и как две капли воды похожи друг на друга, поскольку развиваются из одного плодного яйца и имеют совершенно одинаковый набор генов. Двойняшки могут быть разного пола и похожи только как родные брат и сестра, поскольку развиваются из разных яйцеклеток, а, следовательно, имеют разный набор генов.
Двуяйцевая беременность развивается вследствие оплодотворения одновременно двух яйцеклеток, которые имплантируются в различные участки матки. Довольно часто формирование двуяйцевых близнецов происходит в результате двух разных половых актов, проведенных с небольшим промежутком между друг другом – не более недели. Однако двуяйцевые близнецы могут быть зачаты и в ходе одного полового акта, но при условии, что произошло одновременное созревание и выход двух яйцеклеток из одного или разных яичников . При двуяйцевой двойне каждый плод обязательно имеет собственную плаценту и собственный плодный пузырь. Положение плодов, когда каждый из них имеет собственные плаценту и плодный пузырь, называется бихориальной биамниотической двойней. То есть, в матке находятся одновременно и две плаценты (бихориальная двойня), и два плодных пузыря (биамниотическая двойня), в каждом из которых растет и развивается ребенок.
Однояйцевая двойня развивается из одного плодного яйца, которое после оплодотворения разделяется на две клетки, каждая из которых дает начало отдельному организму. При однояйцевой двойне количество плацент и плодных пузырей зависит от срока разделения единственной оплодотворенной яйцеклетки. Если разделение произойдет в течение первых трех суток после оплодотворения, пока плодное яйцо находится в маточной трубе и не прикрепилось к стенке матки, то сформируются две плаценты и два отдельных плодных мешка. В этом случае в матке будет находиться два плода в двух раздельных плодных пузырях, питающихся каждый от своей плаценты. Такую двойню близнецов называют бихориальной (две плаценты) биамниотической (два плодных пузыря).
Если плодное яйцо разделится на 3 – 8 сутки после оплодотворения, то есть, на стадии прикрепления к стенке матки, то образуются два плода, два плодных пузыря, но одна на двоих плацента. В таком случае каждый близнец будет находиться в своем плодном пузыре, но питаться они будут от одной плаценты, от которой будут отходить две пуповины . Такой вариант двойни называется монохориальной (одна плацента) биамниотической (два плодных пузыря).
Если плодное яйцо разделяется на 8 – 13 день после оплодотворения, то сформируются два плода, но одна плацента и один плодный пузырь. В таком случае оба плода будут находиться в одном на двоих плодном пузыре, и питаться от одной плаценты. Такую двойню называют монохориальной (одна плацента) моноамниотической (один плодный пузырь).
Если плодное яйцо делится позднее 13 дня после оплодотворения, то в результате этого развиваются сиамские близнецы, которые сращиваются различными частями тела.
С точки зрения безопасности и нормального развития плода наилучшим вариантом являются бихориальные биамниотические двойни, как однояйцевые, так и двуяйцевые. Монохориальные биамниотические двойни развиваются хуже и риск осложнений беременности выше. И самым неблагоприятным вариантом двойни являются монохориальные моноамниотические.
Вероятность многоплодной беременности
Вероятность многоплодной беременности при абсолютно естественном зачатии составляет не более 1,5 – 2%. Причем в 99% многоплодные беременности представлены двойнями, а тройнями и большим количеством плодов только в 1% случаев. При естественном зачатии вероятность многоплодной беременности увеличивается у женщин старше 35 лет или в любом возрасте в весеннее время года на фоне значительного удлинения светлого времени суток. Кроме того, у женщин, в роду которых уже рождались близнецы или двойняшки, вероятность многоплодной беременности выше, чем у других представительниц слабого пола.Однако если беременность наступает под влиянием лекарственных препаратов или вспомогательных репродуктивных технологий, то вероятность двойни или тройни существенно выше, чем при естественном зачатии. Так, при использовании лекарственных препаратов для стимуляции овуляции (например, Кломифен, Клостилбегит и т.д.) вероятность многоплодной беременности возрастает до 6 – 8%. Если же для улучшения шансов на зачатие применялись препараты, содержащие гонадотропин , то вероятность двойни составляет уже 25 – 35%. Если женщина беременеет при помощи вспомогательных репродуктивных технологий (ЭКО), то вероятность многоплодной беременности в такой ситуации составляет от 35 до 40%.
Многоплодная беременность при ЭКО
 Если женщина беременеет при помощи ЭКО (экстракорпорального оплодотворения), то вероятность многоплодной беременности составляет, по данным различных исследователей, от 35% до 55%. При этом у женщины может оказаться двойня, тройня или четверня. Механизм многоплодной беременности при ЭКО очень прост – в матку одновременно подсаживают четыре эмбриона, надеясь, что хотя бы один из них приживется. Однако прижиться, то есть, имплантироваться в стенку матки, может не один, а два, три или все четыре эмбриона, в результате чего у женщины формируется многоплодная беременность.
Если женщина беременеет при помощи ЭКО (экстракорпорального оплодотворения), то вероятность многоплодной беременности составляет, по данным различных исследователей, от 35% до 55%. При этом у женщины может оказаться двойня, тройня или четверня. Механизм многоплодной беременности при ЭКО очень прост – в матку одновременно подсаживают четыре эмбриона, надеясь, что хотя бы один из них приживется. Однако прижиться, то есть, имплантироваться в стенку матки, может не один, а два, три или все четыре эмбриона, в результате чего у женщины формируется многоплодная беременность.Если в ходе УЗИ после ЭКО была выявлена многоплодная беременность (тройня или четверня), то женщине предлагают "удалить" лишние эмбрионы, оставив только один или два. Если обнаруживается двойня, то эмбрионы удалять не предлагают. В таком случае решение принимает сама женщина. Если она решит оставить все три или четыре прижившихся эмбриона, то у нее будет четверня или тройня. Дальнейшее развитие многоплодной беременности, развившейся в результате ЭКО, ничем не отличается от наступившей естественным способом.
Редукция при многоплодной беременности
Удаление "лишнего" эмбриона при многоплодной беременности называется редукцией. Данную процедуру предлагают женщинам, у которых в матке обнаружено больше двух плодов. Причем в настоящее время редукция предлагается не только женщинам, забеременевшим тройней или четверной в результате ЭКО, но и зачавшим естественным способом одновременно больше двух плодов. Целью редукции является уменьшение риска акушерских и перинатальных осложнений, связанных с многоплодной беременностью. При редукции обычно оставляют два плода, поскольку существует риск самопроизвольной гибели одного из них в дальнейшем.Процедура редукции при многоплодной беременности осуществляется только с согласия женщины и по рекомендации врача-гинеколога . При этом женщина сама решает, сколько плодов подвергнуть редукции, а сколько оставить. Редукция не проводится на фоне угрозы прерывания беременности и при острых воспалительных заболеваниях любых органов и систем, поскольку на таком неблагоприятном фоне процедура может привести к потере всех плодов. Редукцию можно провести до 10 недель беременности. Если сделать это на более поздних сроках беременности, то остатки плодных тканей будут оказывать раздражающее воздействие на матку и провоцировать осложнения.
В настоящее время редукция производится следующими методами:
- Трансцервикальный. В канал шейки матки вводится гибкий и мягкий катетер, соединенный с вакуум-аспиратором. Под контролем УЗИ катетер продвигают к эмбриону, подлежащему редукции. После достижения кончиком катетера плодных оболочек редуцируемого эмбриона включают вакуум-аспиратор, который отрывает его от стенки матки и засасывает в емкость. В принципе, трансцервикальная редукция по своей сути – это неполный вакуумный аборт , в ходе которого удаляются не все плоды. Метод довольно травматичный, поэтому в настоящее время используется редко;
- Трансвагинальный. Производится под наркозом в операционной аналогично процессу забора ооцитов для ЭКО. Биопсийный адаптер вводят во влагалище и под контролем УЗИ пункционной иглой прокалывают эмбрион, подлежащий редукции. После чего иглу извлекают. Данный метод в настоящее время используется наиболее часто;
- Трансабдоминальный. Проводится в операционной под наркозом аналогично процедуре амниоцентеза . На брюшной стенке делают прокол, через который в матку под контролем УЗИ вводят иглу. Этой иглой прокалывают эмбрион, подлежащий редукции, после чего вынимают инструмент.
Самая многоплодная беременность
 В настоящее время самой многоплодной зафиксированной и подтвержденной беременностью была десятирня, когда в матке женщины оказалось одновременно десять плодов. В результате данной беременности жительница Бразилии в 1946 году родила двоих мальчиков и восьмерых девочек. Но, к сожалению, все дети погибли, не достигнув, полугодовалого возраста. Также имеются упоминания о рождении десятирни в 1924 году в Испании и в 1936 в Китае.
В настоящее время самой многоплодной зафиксированной и подтвержденной беременностью была десятирня, когда в матке женщины оказалось одновременно десять плодов. В результате данной беременности жительница Бразилии в 1946 году родила двоих мальчиков и восьмерых девочек. Но, к сожалению, все дети погибли, не достигнув, полугодовалого возраста. Также имеются упоминания о рождении десятирни в 1924 году в Испании и в 1936 в Китае.На сегодняшний день самой многоплодной беременностью, которая может успешно завершиться рождением здоровых детей без отклонений, является шестерня. Если плодов более шести, то некоторые из них страдают задержкой развития , которая сохраняется в течение всей их жизни.
Многоплодная беременность – сроки родоразрешения
Как правило, многоплодная беременность вне зависимости от способа ее развития (ЭКО или естественное зачатие) заканчивается раньше срока в 40 недель, поскольку у женщины начинаются преждевременные роды, обусловленные чрезмерно сильным растяжением матки. В результате дети рождаются недоношенными. Причем чем больше количество плодов, тем раньше и чаще развиваются преждевременные роды. При двойне, как правило, роды начинаются в сроке 36 – 37 недель, при тройне – в 33 – 34 недели, а при четверне – в 31 неделю.Многоплодная беременность – причины
 В настоящее время выявлены следующие возможные причинные факторы, способные привести к многоплодной беременности у женщины:
В настоящее время выявлены следующие возможные причинные факторы, способные привести к многоплодной беременности у женщины:- Генетическая предрасположенность. Доказано, что у женщин, бабушки или матери которых рожали близнецов или двойняшек, вероятность многоплодной беременности в 6 – 8 раз выше по сравнению с другими представительницами прекрасного пола. Причем наиболее часто многоплодная беременность передается через поколение, то есть, от бабушки к внучке;
- Возраст женщины. У женщин старше 35 лет под влиянием гормональной предклимактерической перестройки в каждом менструальном цикле может созревать не одна, а несколько яйцеклеток, поэтому вероятность наступления многоплодной беременности в зрелом возрасте выше, чем в юном или молодом. Особенно высока вероятность многоплодной беременности у женщин старше 35 лет, которые ранее уже рожали;
- Эффекты лекарственных препаратов. Любые гормональные средства, используемые для лечения бесплодия , стимуляции овуляции или нарушений менструального цикла (например, оральные контрацептивы , Кломифен и т.д.), могут приводить к созреванию одновременно нескольких яйцеклеток в одном цикле, в результате чего и наступает многоплодная беременность;
- Большое количество родов в прошлом. Доказано, что многоплодная беременность в основном развивается у повторно беременных, причем ее вероятность тем выше, чем больше родов было у женщины в прошлом;
- Экстракорпоральное оплодотворение. В данном случае у женщины забирают несколько яйцеклеток, оплодотворяют их мужской спермой в пробирке, и полученные эмбрионы подсаживают в матку. При этом в матку вносят сразу четыре эмбриона, чтобы смог имплантироваться и начать развиваться хотя бы один. Однако прижиться в матке могут и два, и три, и все четыре подсаженных эмбриона, в результате чего развивается многоплодная беременность. На практике чаще всего в результате ЭКО появляются двойни, а тройни или четверни являются редкостью.
Признаки многоплодной беременности
В настоящее время наиболее информативным методом для диагностики многоплодной беременности является УЗИ, однако клинические признаки, на которых основывались врачи прошлого, по-прежнему играют определенную роль. Данные клинические признаки многоплодной беременности позволяют врачу или женщине заподозрить наличие нескольких плодов в матке и на основании этого произвести прицельное УЗИ-исследование, которое со 100%-ой точностью подтвердит или опровергнет предположение.Итак, признаками многоплодной беременности являются следующие данные:
- Слишком большой размер матки, не соответствующий сроку;
- Низкое расположение головки или таза плода над входом в таз в сочетании с высоким стоянием дна матки, не соответствующим сроку;
- Несоответствие размеров головки плода и объема живота;
- Большой объем живота;
- Чрезмерная прибавка веса;
- Выслушивание двух сердцебиений;
- Концентрация ХГЧ и лактогена в два раза выше нормы;
- Быстрая утомляемость беременной женщины;
- Ранний и сильный токсикоз или гестоз ;
- Упорные запоры ;
- Выраженные отеки ног ;
- Повышенное артериальное давление .
Как определить многоплодную беременность – эффективные методы диагностики
В настоящее время многоплодная беременность со 100%-ой точностью выявляется в ходе обычного УЗИ. Также относительно высокой точностью обладает определение концентрации ХГЧ в венозной крови, однако данный лабораторный метод уступает УЗИ. Именно поэтому УЗИ является методом выбора для диагностики многоплодной беременности.УЗИ-диагностика многоплодной беременности
 УЗИ -диагностика многоплодной беременности возможна на ранних сроках гестации – с 4 – 5 недель, то есть, буквально сразу после задержки менструации . В ходе УЗИ врач видит в полости матки несколько эмбрионов, что является несомненным доказательством многоплодной беременности.
УЗИ -диагностика многоплодной беременности возможна на ранних сроках гестации – с 4 – 5 недель, то есть, буквально сразу после задержки менструации . В ходе УЗИ врач видит в полости матки несколько эмбрионов, что является несомненным доказательством многоплодной беременности.Решающее значение для выбора тактики ведения беременности и расчета риска осложнений имеет количество плацент (хориальность) и плодных пузырей (амниотичность), а не двуяйцевость или монояйцевость плодов. Наиболее благоприятно протекает беременность при бихориальной биамниотической двойне, когда каждый плод имеет собственную плаценту и плодный пузырь. Наименее благоприятно и с максимально возможным количеством осложнений протекает монохориальная моноамниотическая беременность, когда два плода находятся в одном плодном пузыре и питаются от одной плаценты. Поэтому в ходе УЗИ врач считает не только количество плодов, но и определяет, сколько у них плацент и плодных пузырей.
При многоплодной беременности УЗИ играет огромную роль для выявления различных пороков или задержки развития плода, поскольку биохимические скрининговые тесты (определение концентрации ХГЧ, АФП и др.) не информативны. Поэтому выявление пороков развития по УЗИ при многоплодной беременности необходимо производить в ранние сроки гестации (с 10 – 12 недель), оценивая при этом состояние каждого плода в отдельности.
ХГЧ в диагностике многоплодной беременности
ХГЧ в диагностике многоплодной беременности является относительно информативным методом, но неточным. Диагностика многоплодной беременности основана на превышении уровня ХГЧ нормальных концентраций для каждого конкретного срока гестации. Это означает, что если концентрация ХГЧ в крови женщины выше нормальной для данного срока беременности, то у нее не один, а несколько плодов. То есть, при помощи ХГЧ можно выявить многоплодную беременность, но понять, сколько плодов находится в матке женщины, в одном они плодном пузыре или в разных, две у них плаценты или одна – невозможно.Развитие многоплодной беременности
 Процесс развития многоплодной беременности создает очень высокую нагрузку на организм матери, поскольку сердечно-сосудистая, дыхательная, мочевыделительная системы, а также печень , селезенка, костный мозг и другие органы непрерывно работают в усиленном режиме довольно долгий промежуток времени (40 недель), чтобы обеспечивать не один, а два или больше растущих организмов всем необходимым. Поэтому заболеваемость у женщин, вынашивающих многоплодную беременность, увеличивается в 3 – 7 раз по сравнению с одноплодной. Причем чем больше плодов в матке женщины, тем выше риск развития осложнений со стороны различных органов и систем матери.
Процесс развития многоплодной беременности создает очень высокую нагрузку на организм матери, поскольку сердечно-сосудистая, дыхательная, мочевыделительная системы, а также печень , селезенка, костный мозг и другие органы непрерывно работают в усиленном режиме довольно долгий промежуток времени (40 недель), чтобы обеспечивать не один, а два или больше растущих организмов всем необходимым. Поэтому заболеваемость у женщин, вынашивающих многоплодную беременность, увеличивается в 3 – 7 раз по сравнению с одноплодной. Причем чем больше плодов в матке женщины, тем выше риск развития осложнений со стороны различных органов и систем матери.Если женщина до наступления многоплодной беременности страдала каким-либо хроническими заболеваниями, то они обязательно обостряются, поскольку организм испытывает очень сильные нагрузки. Кроме того, при многоплодной беременности у половины женщин развивается гестоз. У всех беременных во втором и третьем триместрах появляются отеки и артериальная гипертензия , которые являются нормальной реакцией организма на потребности плодов. Довольно стандартным осложнением многоплодной беременности является анемия , которую необходимо профилактировать приемом препаратов железа на протяжении всего периода вынашивания детей.
Для нормального роста и развития нескольких плодов беременная женщина должна полноценно и усиленно питаться, поскольку ее потребность в витаминах , микроэлементах, белках, жирах и углеводах очень высока. Суточная калорийность рациона женщины, вынашивающей двойню, должна быть не менее 4500 ккал. Причем данные калории должны набираться за счет богатой питательными веществами пищи, а не шоколадом и мучными изделиями. Если женщина при многоплодной беременности некачественно питается, то это приводит к истощению ее организма, развитию тяжелых хронических патологий и многочисленных осложнений. В течение многоплодной беременности в норме женщина прибавляет в весе 20 – 22 кг, причем 10 кг в первой ее половине.
При многоплодной беременности один плод, как правило, крупнее второго. Если разница в массе тела и росте между плодами не превышает 20%, то это считается нормой. Но при превышении массы и роста одного плода по сравнению со вторым более чем на 20% говорят о задержке развития второго, слишком маленького ребенка. Задержка развития одного из плодов при многоплодной беременности отмечается в 10 раз чаще, чем при одноплодной. Причем вероятность задержки развития наиболее высока при монохориальной беременности и минимальная – при бихориальной биамниотической.
Многоплодная беременность обычно завершается родами раньше срока, поскольку матка слишком сильно растягивается. При двойне роды обычно происходят на 36 – 37 неделе, при тройне – на 33 – 34 неделе, а при четверне – на 31 неделе. Ввиду развития нескольких плодов в матке, они появляются на свет с меньшей массой и длиной тела по сравнению с теми, которые родились от одноплодной беременности. Во всех остальных аспектах развитие многоплодной беременности точно такое же, как и одноплодной.
Многоплодная беременность – осложнения
При многоплодной беременности могут развиваться следующие осложнения:- Выкидыш на раннем сроке беременности;
- Преждевременные роды;
- Внутриутробная гибель одного или обоих плодов;
- Тяжелый гестоз;
- Кровотечения в послеродовом периоде;
- Гипоксия одного или обоих плодов;
- Коллизия плодов (сцепление двух плодов головками, в результате чего они одновременно оказываются во входе в малый таз);
- Синдром фетофетальной гемотрансфузии (СФФГ);
- Обратная артериальная перфузия;
- Врожденные пороки развития одного из плодов;
- Задержка развития одного из плодов;
- Сращение плодов с формированием сиамских близнецов.
Другим специфическим осложнением многоплодной беременности является сращение плодов. Такие сросшиеся дети называются сиамскими близнецами. Сращение формируется в тех частях тела, которыми наиболее плотно соприкасаются плоды. Наиболее часто сращение происходит грудными клетками (торакопаги), животами в области пупка (омфалопаги), костями черепа (краниопаги), копчиками (пигопаги) или крестцами (ишиопаги).
Помимо перечисленных, при многоплодной беременности могут развиваться точно такие же осложнения, как и при одноплодной.
Роды при многоплодной беременности
Если многоплодная беременность протекала нормально, плоды имеют продольное расположение, то возможно родоразрешение естественным способом. При многоплодной беременности осложнения в родах развиваются чаще, чем при одноплодной, что обуславливает более высокую частоту экстренных кесаревых сечений. Женщина с многоплодной беременностью должна за 3 – 4 недели до предполагаемой даты родов госпитализироваться в родильный дом, а не дожидаться начала родовой деятельности дома. Пребывание в родильном доме нужно для обследования и оценки акушерской ситуации, на основании чего врач примет решение о возможности естественных родов или о необходимости планового кесарева сечения .Общепринятой тактикой родоразрешения при многоплодной беременности является следующая:
1.
Если беременность протекала с осложнениями, один из плодов находится в поперечном положении или оба в тазовом предлежании, у женщины имеется рубец на матке, то производят плановое кесарево сечение.
2.
Если женщина подошла к родам в удовлетворительном состоянии, плоды находятся в продольном положении, то рекомендуется вести роды через естественные пути. При развитии осложнений производится экстренное кесарево сечение.
В настоящее время при многоплодной беременности, как правило, производится плановое кесарево сечение.
Многоплодная беременность: причины, разновидности, диагностика, роды - видео
Когда дают больничный (декретный отпуск) при многоплодной
беременности
 При многоплодной беременности женщина сможет получить больничный лист (декретный отпуск) на две недели раньше, чем при одноплодной, то есть в сроке 28 недель. Все остальные правила выдачи больничного листа и денежного пособия точно такие же, как при одноплодной беременности.
При многоплодной беременности женщина сможет получить больничный лист (декретный отпуск) на две недели раньше, чем при одноплодной, то есть в сроке 28 недель. Все остальные правила выдачи больничного листа и денежного пособия точно такие же, как при одноплодной беременности.Здравствуйте, дорогие подписчики! Невзирая на все успехи, репродуктивная медицина породила парадокс: дарит жизнь там, где раньше это не представлялось возможным, но создает эмбрионы больше, чем нужно. Редукция эмбриона при многоплодной беременности для многих является тяжелой в моральном плане и даже неприемлемой. Но все же рассмотрим эту тему, чтобы поддержать всех, кто столкнулся с таким решением.
Это процедура, используемая при многоплодной беременности для уменьшения числа эмбрионов. Возникла она в 1980-х годах, когда многие супружеские пары, нуждавшиеся в лечении бесплодия, наконец, успешно беременели в результате искусственного оплодотворения, но число зародышей было слишком большим. В то время подсаживали до десятка эмбрионов, 2-3 из которых успешно имплантировались.
Луиз Джой Браун – первый человек в мире, которая была зачата из пробирки и родилась в 1978 году. С тех пор многое поменялось, и процедура ЭКО во всем мире предусматривает перенос не более двух эмбрионов. Но проблема до сих пор не решена.
Зачем нужна редукция?
Если Вы узнали, что беременны тройней, четверней, пятерней и т.д., Ваш врач может предложить сделать редукцию плода. Даже если Вы вынашиваете двойню, такая беременность несет больше рисков, чем одноплодная:
- в 5 раз возрастает вероятность перинатальной смертности из-за выкидыша, эклампсии, родовых травм;
- в 10 раз чаще рождаются дети с низкой массой тела;
- 54% случаев бывают преждевременные роды, в то время, как при беременности одним ребенком, в 9%.
И эти риски увеличиваются с каждым дополнительным плодом. Благодаря редукции вероятность выносить и родить здоровых детишек многократно возрастает.
Когда и как проводится редукция?
Редукция плода – довольно сложная процедура, которая проводится, если были обнаружены патологии в развитии ребенка или у матери проблемы со здоровьем. Супружеская пара должна оформить согласие в письменном виде. Процедура проводится в условиях малой операционной в стерильных условиях под контролем опытных специалистов.
На каком сроке делают редукцию? Традиционно – на 5-13 неделе беременности, но наиболее благоприятное время – 8-9 неделя. Причина вполне понятна. Зародыши могут остановить свое развитие или исчезнуть сами по себе на ранних сроках беременности (такой известный ). Но и затягивать с этой процедурой нежелательно.
Репродуктолог выбирает зародыш по показателям наименьшей длины плода (копчико-теменного размера), удобного доступа к нему, а также внешних признаков отклонений в развитии.
Методики проведения
Редукция плода может быть проведена следующими способами:
- Трансцервикальный – в канал шейки матки помещают гибкий катетер, под контролем ультразвука его приближают к плодному яйцу и с помощью вакуумного аспиратора делается аспирация. Женщина не нуждается в обезболивании. Но существует опасность повредить шейку матки и близлежащих эмбрионов, что может привести выкидышу. Редуцировать можно лишь плодное яйцо, которое ближе к выходу, и существует большой риск инфицирования бактериями влагалищной флоры. Проводится она на сроке 5-6 недель.
- Трансвагинальный – процедуру делают на 7-8 неделе с использованием наркозного сна. Ультразвуковой датчик вводят во влагалище, и игла биопсийного адаптера проникает в стенку матки. Затем впрыскивается раствор калия хлорид или глюкозы до полной остановки сердца. При данном методе сводится к минимуму риск повредить остальные эмбрионы.
- Трансабдоминальный – самый распространенный способ, выполняют на 8-9 неделе под местной анестезией. Иглой биопсийного адаптера делают прокол брюшной стенки, и разрушается грудная клетка плода. По ее окончании женщине полагается постельный режим и контрольное УЗИ для подтверждения результата. Чтобы уменьшить тонус матки назначаются специальные препараты. Из-за того, что эта манипуляция делается на более поздних сроках, ткани плода рассасываются дольше.
Сколько стоит редукция? В Москве цены колеблются от 12 тыс. руб. в государственных поликлиниках до 50 тыс. руб. в федеральных НИИ.
Осложнения
После редукции плода могут наблюдаться кровянистые выделения. Не исключено, что могут погибнуть остальные эмбрионы или произойти инфицирование матки. Вероятность выкидыша после процедуры составляет 65%. Кроме этого, возможно, что вовремя не будут обнаружены патологии в развитии плода.
На просторах Интернета эта тема горячо обсуждается мамами, перед которыми стоят моральная дилемма. Их отзывы порой весьма противоречивые. Выводы, которые можно сделать:
- уменьшение количества эмбрионов повышает вероятность благополучного исхода беременности;
- риск преждевременных родов выше, что увеличивает шансы детей иметь серьезные проблемы со здоровьем;
- редукция может способствовать выкидышу оставшихся эмбрионов;
- раннее генетическое исследование (биопсия хориона) и УЗИ поможет выяснить, какой плод имеет аномалии развития. Это поможет в принятии решения о необходимости редуцирования;
- этот выбор может быть очень эмоционально сложным и привести к длительной депрессии.
Независимо от Вашего решения, важно быть информированным, чтобы сделать правильный выбор для сохранения Вашего здоровья и здоровья малышей.
Подписывайтесь на обновления моего блога и получайте самую полезную и свежую информацию. Будьте здоровы, дорогие читатели!
До новых встреч!
Всегда Ваша, Анна Тихомирова
В отличие от естественного зачатия, при проведении процедуры ЭКО вероятность многоплодной беременности равна 50%. Но, как правило, не все женщины готовы к рождению сразу нескольких малышей. Одним здоровье не позволит выносить, например, тройню, другие же эмоционально не готовы стать родителями сразу нескольких детей. У всех свои причины и возможности. Поэтому актуальна процедура редукции .
Редукция эмбрионов – это процедура, при которой из матки женщины удаляются один или несколько плодов. Как правило, редукцию проводят в тех случаях, когда из-за многоплодной беременности под угрозой оказывается жизнь и здоровье матери или жизни всех еще не рожденных детей.
При проведении в матку женщины с высокими жизненными показателями. Точное число зависит как от количества жизнеспособных эмбрионов, так и от конкретной клиники, где проводится ЭКО. Как уже упоминалось ранее, вероятность того, что при условии успешности процедуры, после в матке приживется более 1 эмбриона, равна около 50%. Поэтому после ЭКО так часто и рождаются двойни и тройни. При этом для женщины со слабым здоровьем или особыми показаниями в многоплодной беременности кроются достаточно серьезные риски, которые и являются поводами для редукции эмбрионов:
- риск преждевременных родов;
- риск и гибели всех эмбрионов;
- патологии или нарушения в развитии эмбрионов;
- осложнения, возникшие в ходе протекания беременности;
- перинатальная смертность – второй и последующие плоды подвергаются высокому риску при рождении.
Не только при наличии медицинских показаний, но и по желанию женщины в может быть перенесено меньшее количество эмбрионов.
Редукция эмбрионов – серьезная процедура, которая осуществляется, только если есть особые показания для ее проведения:
- В ходе развития беременности у одного или нескольких плодов выявлены серьезные патологии.
- После ЭКО в матке закрепилось более трех эмбрионов с хорошими жизненными показателями.
- По каким-либо причинам женщина не готова к вынашиванию и рождению двух или более детей.
Если обстоятельства сложились таким образом, что редукция все же необходима, для ее проведения должны быть соблюдены следующие условия:
- срок беременности от 5 до 11 недель (сроки могут варьироваться в зависимости от выбранного метода редукции);
- должен быть оформлен соответствующий юридический документ, согласно которому женщина дает свое согласие на проведение редукции эмбрионов;
- медицинское учреждение, в котором будет проводиться процедура, должно иметь необходимое оборудование и санитарные условия, у мед. работников должна быть соответствующая квалификация;
- клинические анализы мочи и крови женщины должны быть в норме;
- мазок из влагалища II степени чистоты;
- у пациентки отсутствует ВИЧ, гепатит В или С, сифилис.
Если все эти условия соблюдены, редукция может быть выполнена. Следующим этапом становится выбор конкретного одного или нескольких эмбрионов, подлежащих удалению. Существует несколько критериев, которыми руководствуется специалист при выборе наиболее слабого эмбриона, который будет удален:
- у плода диагностирована какая-либо патология развития;
- наименее развитый эмбрион согласно показателю копчиково-теменного размера (чем меньше КТР, тем менее развит плод);
- плод с наименьшей зоной соприкосновения с другими эмбрионами, которые не должны быть повреждены;
- плод, доступ к которому можно обеспечить, не затронув эмбрионы, не подлежащие редукции.
Методы редукции эмбрионов
На сегодняшний день существует три метода редукции эмбрионов. Выбор одного из них зависит от индивидуальных показаний пациентки, от срока беременности, расположения плодов. При этом, у каждого из методов есть свои достоинства и недостатки.
- Трансцервикальный метод
. Как понятно из названия, редукция осуществляется через шейки матки женщины. Этот метод имеет место при сроке беременности от 5 до 6 недель. В ходе процедуры под контролем УЗ-оборудования в полость матки через цервикальный канал вводится специальный эластичный катетер. Подключенный к вакуумному аспиратору катетер подводится к нужному эмбриону и удаляет его плодное яйцо. Используя этот метод, не требуется вводить пациентку в состояние наркоза, так как не производится никаких проколов, однако недостатков у трансцервикального метода все же больше, чем достоинств.
- удалить можно только ближнее к внутреннему зеву полости матки плодное яйцо, поэтому доступа до остальных эмбрионов не будет;
- является очень чувствительным органом, особенно во время беременности, а редукция этим методом может ее травмировать, что спровоцирует выкидыш и смерть всех эмбрионов;
- так как редукция проводится через влагалище, велика вероятность инфицирования полости матки бактериями влагалищной флоры;
- при редукции одного плодного яйца может быть повреждена оболочка другого эмбриона, не подлежащего удалению.
Рисков, связанных с применением трансцервикального метода, значительно больше, чем преимуществ, поэтому в современных клиниках его уже практически не применяют.
- Трансвагинальный метод
. Редукция этим методом осуществляется под общим наркозом с помощью УЗ-мониторинга при условии, что срок беременности 7-8 недель. Для ввода датчика УЗИ с биопсийным адаптером делается прокол в стенке матки через . Место прокола выбирается как можно ближе к плоду, удаление которого предстоит выполнить. Наблюдая полость матки на мониторе, специалист вводит иглу и механическим способом разрушает эмбрион в районе грудной клетки. Прекращение сердечной деятельности может быть ускорено с помощью ввода хлорида калия, раствора глюкозы или других препаратов, оказывающих подобное действие.
Этот метод подходит только для редукции одного или двух эмбрионов, так как удаление большего количества плодов излишне травмирует матку, что может привести к полному выкидышу после процедуры.
Преимущества трансвагинального метода в том, что благодаря УЗИ его можно применять на ранних сроках, поэтому рассасывание тканей эмбриона происходит гораздо быстрее. Кроме того, она наименее травматична для оставшихся эмбрионов.
Опасность применения этого метода состоит лишь в вероятности неправильного расчета дозы лекарственного вещества (например, хлорида калия), избыток которого может нанести вред другим эмбрионам.
- Трансабдоминальный метод
редукции эмбрионов применяется на сроке беременности от 8 до 9 недель. Исключение составляют случаи, когда на сроке более 9 недель произошла внезапная гибель эмбриона. Процедура проводится под местным наркозом с помощью УЗ-мониторинга и иглы, которая вводится через брюшную стенку. Преимущества этого метода в том, что специалист получает доступ практически к любому плоду, а также возможность произвести редукцию сразу нескольких эмбрионов. По проведению трансабдоминальный метод схож с трансвагинальным.
К другим плюсам редукции трансабдоминальным методом можно отнести низкую вероятность инфицирования полости матки. То что, редукцию этим методом можно произвести на более позднем сроке, можно считать как минусом, так и плюсом, потому что чем больше срок, тем больше возможность диагностировать отклонения в развитии плода. Но чем больше размер самого эмбриона, тем дольше происходит рассасывание его тканей.
Вероятные осложнения после редукции эмбрионов
Определенные осложнения после редукции одного или нескольких эмбрионов могут возникнуть независимо от метода проведения самой процедуры. Разделяют осложнения двух видов – ранние и поздние.
- Ранние осложнения
- инфицирование полости матки в ходе редукции;
- повышение тонуса матки после процедуры;
- гибель остальных эмбрионов;
- появление кровянистых выделений из влагалища;
- неудачная редукция, в результате которой эмбрион продолжает свое развитие.
- Поздние осложнения
- врожденные патологии развития оставшихся плодов вследствие проведенной редукции;
- полный выкидыш по причине травмирования матки или плодных яиц других эмбрионов;
- редукция может крайне негативно отразиться на психологическом состоянии родителей, так как по факту является потерей одного из детей.
Редукция эмбрионов при многоплодной беременности целесообразна, когда имеется угроза жизни и здоровью матери или всех эмбрионов. Так как сама процедура достаточно сложна и опасна, при недостаточной необходимости в ее проведении негативные последствия могут перечеркнуть пользу от ее проведения.
В большинстве случаев редукция эмбрионов возможна при развитии многоплодной беременности после использования метода ЭКО. Статистика говорит о том, что естественное зачатие предполагает развитие нескольких зародышей лишь 1% женщин. Остальные случаи являются результатом искусственного оплодотворения.
Понятие редукция эмбрионов означает оперативное вмешательство для удаления плодного яйца при обстоятельствах, которые не позволяют продолжить такую беременность. Для проведения процедуры специалист должен предоставить аргументированные показания для осуществления операции.
Условия для осуществления редукции эмбрионов
Первая удачная попытка редукции эмбрионов была сделана в 1978 году. С этого периода, врачи проводили операцию при возникновении осложнений с плодным яйцом. При этом второй эмбрион сохранялся, и увеличивались шансы на рождение здорового малыша.
После распространения и развития процедуры ЭКО в 1986 году удаление эмбрионов стало частой операцией, когда в результате оплодотворения приживалось несколько плодных яиц. Женщина при прикреплении 3 или 4 зародышей могла оставить одного или двух для избегания нежелательных последствий физиологического развития будущих детей.
Следует подробно рассмотреть условия для проведения редукции эмбрионов:
- три или четыре эмбриона;
- удаление какого-либо эмбриона по желанию пациентки.
Перед проведением операции проводится ряд следующих мероприятий:
- юридическое письменное соглашение пациентки на проведение удаления эмбрионов;
- соблюдение стерильных условий, законодательных норм, которые необходимы для проведения процедуры;
- высококвалифицированный персонал медицинского учреждения, способный провести процедуру;
- ранние сроки беременности период от 7 до 11 недели;
- наличие всех нужных анализов (общее и биохимическое исследование крови, мочи, анализ на выявление сифилиса, гепатита группы. А, В, СПИДа).
Отбор эмбрионов при редукции
Утверждение на осуществление редукции эмбрионов влечёт за собой причину проведения операции. Многоплодная беременность подразумевает наличие нескольких прижившихся эмбрионов, поэтому данный фактор является показанием к осуществлению процедуры. Необратимые осложнения, возникшие при развитии второго плодного яйца, также являются причиной его удаления.
Существует несколько аспектов, по которым производят отбор эмбрионов к проведению редукции:
- небольшой размер КТР (копчиково-теменного размера);
- визуализированные отклонения зародыша;
- удаление наиболее выгодно расположенного эмбриона;
- отсутствие соединения с другими эмбрионами.
Важным фактором при осуществлении редукции эмбрионов является наличие высококвалифицированных врачей и абсолютно оправданное решение к проведению процедуры. К сожалению, возникают такие случаи, когда эта операция просто необходима и должна быть проведена в кратчайшие сроки для того, чтобы сохранить жизнь другого плода. Поэтому не нужно расстраиваться и постараться направить все силы организма на положительный исход из возникшей ситуации.
Особенности процесса редукции эмбрионов
Процедура ЭКО таит в себе определённые риски, на которые идёт женщина при её проведении. Для наступления беременности подсаживают несколько бластоцистов, так как один экземпляр не даёт стопроцентной гарантии оплодотворения. Поэтому оптимальным числом для переноса и подсадки считают 3–6 эмбрионов.
Вероятность возникновения многоплодной беременности при ЭКО достаточна высока. Согласно статистическим данным она составляет около 50% в случае удачного оплодотворения. Но не каждая женщина способна выносить и родить двойню или тройню.
В результате искусственного оплодотворения и образования нескольких плодных яиц во время беременности могут возникнуть осложнения в виде:

Современные методы проведения ЭКО позволяют получать высококачественные яйцеклетки, поэтому осуществляют перенос всего лишь четырёх эмбрионов. Но вероятность возникновения многоплодной беременности велика, поэтому возникновение абсолютных показаний к редукции эмбрионов требует незамедлительного осуществления операции!
Способы осуществления редукции эмбрионов
Основным временем для осуществления операции является период с 5 по 13 неделю беременности. Благоприятным временем считают, 8–9 неделю беременности в это время эмбрион в процессе естественного отбора, может исчезнуть самостоятельно. Проведение редукции на более поздних сроках чревато негативными последствиями в виде прерывания беременности.
Выделяют три способа редукции эмбрионов. Они зависят от развития многих факторов, поэтому каждый из них нужно рассмотреть более детально.
Трансцервикальный способ
 Методика данного способа основывается на том, что удаление производят при использовании канала шейки матки. Операцию проводят на 5–6 неделе беременности. При помощи катетера специальной формы осуществляют его проникновение в полость матки через цервикальный канал. При этом вся процедура контролируется с помощью ультразвукового исследования.
Методика данного способа основывается на том, что удаление производят при использовании канала шейки матки. Операцию проводят на 5–6 неделе беременности. При помощи катетера специальной формы осуществляют его проникновение в полость матки через цервикальный канал. При этом вся процедура контролируется с помощью ультразвукового исследования.
Следующим этапом в проведении операции является устранение эмбриона при помощи аспиратора вакуумного и очищение полости матки от остатков плодного яйца. Основное преимущество процедуры заключается в отсутствии общего наркоза для будущей матери.
Трансцервикальный способ редукции также имеет ряд недостатков:
- незначительное повреждение шейки матки может вызвать прерывание беременности;
- отсутствие выбора плодного яйца для удаления, так как убирают эмбрион, который ближе всего находится к шейке матки;
- риск возникновения патогенной микрофлоры во влагалище, что спровоцирует развитие гинекологических инфекций;
- большая вероятность повреждения соседнего плодного яйца.
Такое наличие опасных осложнений делает этот способ довольно рискованным. Но на данный момент он проводится очень редко, так как есть более безопасные методики.
Трансвагинальный способ
Суть трансвагинального метода заключается в проведении основной процедуры через влагалище женщины. Оптимальным сроком является 7–8-я неделя беременности. Женщину оперируют под общим наркозом. При этом используют датчик ультразвукового типа, и при помощи иглы или специального биопсийного адаптера осуществляют прокол для попадания в полость матки.

Далее, в грудную область редуцируемого эмбриона вводят достаточное количество хлоридного калия для прекращения сердечной деятельности плода. Большим плюсом данной операции является относительная безопасность соседнего плодного яйца, так как не происходит физиологического оперативного вмешательства.
Данный способ можно использовать для удаления не более двух плодных яиц. Большее количество редуцируемых эмбрионов может вызвать сильные повреждения в маточной полости, которые приведут к прекращению беременности.
Успех трансвагинального способа основан на точных действиях специалиста проводящего операцию. Слишком большая доза введённого лекарства может вызвать патологические изменения в развитии соседнего эмбриона.
Трансабдоинальный способ
Трансабдоинальный способ отличается от предыдущего тем, что прокол для попадания в маточную полость осуществляют через передние брюшные стенки.
Редукцию эмбрионов проводят на довольно поздних сроках 10–13-я неделя беременности. Основной процесс операции сопровождается постоянным контролем при помощи ультразвукового исследования, датчиков для осуществления биопсии также для женщины применяют наркоз местного значения.
 Главные достоинства данного способа: низкая вероятность возникновения инфекций в маточной полости и сохранённого плода, возможность выбора эмбриона, относительная безопасность здоровья женщины. В современной медицине эта процедура является наиболее распространённой.
Главные достоинства данного способа: низкая вероятность возникновения инфекций в маточной полости и сохранённого плода, возможность выбора эмбриона, относительная безопасность здоровья женщины. В современной медицине эта процедура является наиболее распространённой.
После редукции эмбрионов женщина должна находиться под наблюдением врача некоторое время. Положительная динамика предполагает курс реабилитации в домашних условиях. Далее, проводится контрольное исследование при помощи ультразвука, параллельно применяется дополнительная терапия, направленная на поддержание оставшегося плодного яйца и сохранения беременности.
Процесс проведения ЭКО довольно сложный и требует больших усилий и если возникает потребность дальнейшей редукции эмбрионов, то решать данную проблему нужно быстро с осознанием полной ответственности. Если лечащий врач рекомендует проведение процедуры нужно трезво оценить ситуацию и принять верное решение.
Сравнительная характеристика способов редукции эмбрионов
Для определения наиболее безопасного и качественного процесса удаления плодного яйца были проведены специальные исследования. Подобрали группу женщин, состоящую из 88 человек с различными способами редукции эмбрионов.
Получились следующие подразделения:

Средние сроки проведения операции период 8–14 недель. Размеры редуцируемых эмбрионов составляли 35–45 мм. Сравнительные характеристики плодных яиц самопроизвольного устранения несколько ниже 18–25 мм.
Оперативное вмешательство на сроке 9–12 недель предполагает период рассасывания удалённого эмбриона на протяжении 10–14 дней. Редукция, проведённая на более поздних сроках чревата длительным процессом восстановления и возникновением осложнений.
Дальнейшее наблюдение беременности после произведения редукции показало, что размеры плодного яйца не менялись в течение двух недель, затем начиналось постепенное рассасывание образовавшейся гематомы. Средние показатели полного удаления эмбриона из полости матки естественным путём составляют около 30 дней.
 После 2 месяцев наблюдений врачи сделали следующие выводы. Наилучшим способом редукции является самопроизвольное удаление эмбриона. При этом происходит относительно быстрое рассасывание плодного яйца и быстрое восстановление организма женщины. Последующее протекание беременности в большинстве случаев проходит успешно без дополнительных осложнений.
После 2 месяцев наблюдений врачи сделали следующие выводы. Наилучшим способом редукции является самопроизвольное удаление эмбриона. При этом происходит относительно быстрое рассасывание плодного яйца и быстрое восстановление организма женщины. Последующее протекание беременности в большинстве случаев проходит успешно без дополнительных осложнений.
Из трёх способов искусственного проведения редукции эмбрионов трансабдоинальный является самым безопасным, и не даёт серьёзных патологий. Согласно статистике наибольшее число сохранённых беременностей случалось именно при использовании данного метода. Но всё-таки редукция эмбрионов при помощи оперативного вмешательства имеет немало последствий и должна быть проведена лишь в случае крайней необходимости!
Возможные осложнения после редукции эмбрионов
Проведение любой операции всегда сопровождается возможными рисками и осложнениями. Врачи не дают стопроцентной гарантии успеха и предупреждают пациентов о возможных последствиях. Но при редукции эмбрионов речь идёт о сохранении жизни оставшегося плодного яйца, поэтому выбор здесь очевиден!
Поэтому следует детально ознакомиться с осложнениями после проведения операции.
Основные патологии, которые могут возникнуть, в результате редукции эмбрионов указаны, в списке ниже:

Подведение итогов
В заключительной части статьи хочется подробно рассмотреть общие мнения специалистов по поводу редукции и количества подсадки эмбрионов. Бытует много различных отзывов на этот счёт.
Современная медицина в области применения ЭКО пришла к таким условиям, что наилучшим числом для переноса эмбрионов является количество не более чем два бластоциста. Если по каким-либо причинам пациентка хочет увеличить число эмбрионов, то она должна быть предупреждена о возможности последствий данной процедуры. Согласие оформляется в рамках правового законодательства.
 Оптимальный вариант подсадки эмбрионов при ЭКО обусловлен наличием двух высококачественных оплодотворённых яйцеклеток. Так как, по мнению большинства квалифицированных врачей, такая манипуляция предостерегает женщину от проведения редукции и сохраняет шансы на протекание успешной беременности без осложнений.
Оптимальный вариант подсадки эмбрионов при ЭКО обусловлен наличием двух высококачественных оплодотворённых яйцеклеток. Так как, по мнению большинства квалифицированных врачей, такая манипуляция предостерегает женщину от проведения редукции и сохраняет шансы на протекание успешной беременности без осложнений.
Прикрепление двух эмбрионов и их дальнейшее развитие во многих случаях проходит успешно, поэтому удаление плодного яйца проводят только по настоянию пациентки. Такие случаи происходят крайне редко! К примеру, в Швеции согласно законодательству процедура ЭКО осуществляется только при переносе одного высококачественного эмбриона.
Уникальный процесс редукции эмбрионов довольно сложный и вызывает большое количество возможных проблем с дальнейшим течением беременности. Поэтому врачи настоятельно рекомендуют подсаживать не более двух эмбрионов. Такой подход поможет избежать возникновения нежелательных патологий и обеспечит нормальное психологическое состояние пациентки без дополнительных травм!
Перед тем как решиться на протокол ЭКО следует ознакомиться со всеми последствиями этого процесса, в том числе и с возможной редукцией эмбрионов. При этом нужно осознавать все нюансы такого тяжёлой, но необходимой процедуры. Ведь самый главный и положительный результат всех стараний маленький здоровый малыш или даже два!